Prostatavergrößerung: Symptome, Diagnose und Behandlung
Von Prof. Dr. Dr. Rolf Muschter, Facharzt für Urologie, ALTA Klinik · Aktualisiert: Februar 2026
- Prostatavergrößerung: Symptome, Diagnose und Behandlung
- Was Sie über die Prostatavergrößerung wissen müssen
- Symptome: Die Warnsignale des Körpers erkennen
- Ursachen und Risikofaktoren
- Der Weg zur Diagnose: Sicher und schmerzlos
- Behandlungsstrategien: Von sanft bis operativ
- Leben mit BPH: Tipps für mehr Lebensqualität
- FAQ: Häufige Fragen kurz beantwortet
- Quellen
Was Sie über die Prostatavergrößerung wissen müssen
BPH, BPS und LUTS – was bedeutet was?
Im klinischen Alltag begegnen Betroffene gleich drei Abkürzungen, die oft synonym verwendet werden, aber unterschiedliche Aspekte beschreiben.
BPH – Benigne Prostatahyperplasie bezeichnet den rein anatomischen Befund: Das Drüsengewebe der Prostata wächst. Der Begriff sagt noch nichts darüber aus, ob der Betroffene tatsächlich Beschwerden hat. Histologisch lassen sich BPH-Veränderungen bei fast allen Männern ab einem gewissen Alter nachweisen.
BPS – Benignes Prostatasyndrom ist der modernere Oberbegriff, der sowohl den anatomischen Befund als auch die klinischen Beschwerden und funktionellen Auswirkungen auf Blase und Harnröhre umfasst. Dieser Begriff wird in aktuellen deutschen Leitlinien bevorzugt.
LUTS – Lower Urinary Tract Symptoms beschreibt die eigentlichen Beschwerden beim Wasserlassen, unabhängig von ihrer Ursache. LUTS können durch BPH verursacht werden, aber auch durch andere Erkrankungen wie eine überaktive Blase oder eine Harnröhrenenge.
Wie oft hatten Sie das Gefühl, die Blase nach dem Wasserlassen nicht vollständig entleert zu haben?
Wie oft mussten Sie innerhalb von weniger als 2 Stunden ein zweites Mal Wasser lassen?
Wie oft hatten Sie einen unterbrochenen Harnstrahl?
Wie oft hatten Sie Schwierigkeiten, das Wasserlassen hinauszuzögern?
Wie oft hatten Sie einen schwachen Harnstrahl?
Wie oft mussten Sie pressen oder sich anstrengen, um das Wasserlassen zu beginnen?
Wie oft sind Sie nachts aufgestanden, um Wasser zu lassen?
Wenn Sie so Wasser lassen müssten für den Rest Ihres Lebens – wie würden Sie sich dabei fühlen?
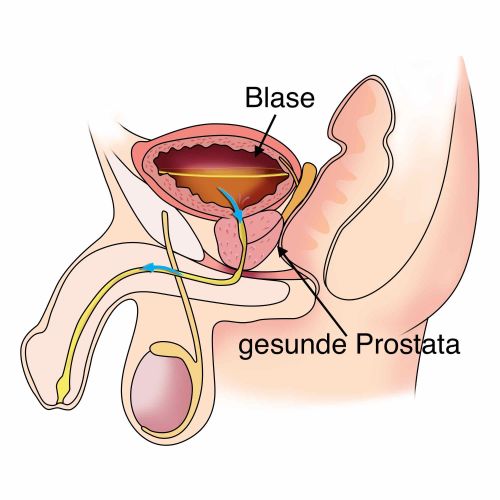
Anatomie & Funktion der Prostata
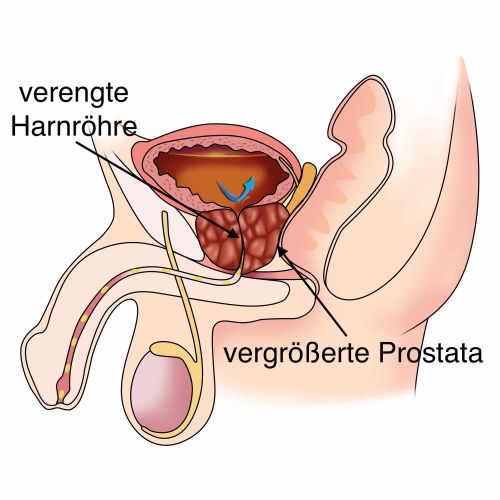
Die Prostata ist eine kastaniengroße Drüse mit einem Normalvolumen von 20–30 ml, die unmittelbar unterhalb der Harnblase liegt und die Harnröhre ringförmig umschließt. Sie produziert einen Teil der Samenflüssigkeit und enthält Enzyme sowie Nährstoffe, die die Beweglichkeit und Lebensfähigkeit der Spermien unterstützen. Vergrößert sich die Prostata, verengt sie die Harnröhre und kann den Harnabfluss aus der Blase behindern.
- Gesunde Prostata
- Vergrößerte Prostata
Symptome: Die Warnsignale des Körpers erkennen
Die Beschwerden einer Prostatavergrößerung entwickeln sich schleichend über Jahre. Klinisch werden sie in zwei Kategorien eingeteilt.
Speicherstörungen (irritative LUTS) entstehen, wenn die Blase Urin nicht mehr gut speichern kann: häufiger Harndrang auch ohne vollen Blaseninhalt, plötzlich auftretender kaum unterdrückbarer Drang (imperativer Harndrang), nächtliches Wasserlassen (Nykturie) oft 2–5 Mal pro Nacht sowie unwillkürlicher Urinverlust bei starkem Drang.
Entleerungsstörungen (obstruktive LUTS) entstehen, wenn der Harnabfluss behindert ist: schwacher oder abgeschwächter Harnstrahl, Startschwierigkeiten mit langem Warten bis der Strahl beginnt, unterbrochener Strahl, Nachträufeln nach dem Wasserlassen, das Gefühl unvollständiger Blasenentleerung sowie die Notwendigkeit zu pressen.
Notfall: Akuter Harnverhalt
Wenn Sie trotz voller, schmerzhaft gespannter Blase überhaupt keinen Urin mehr lassen können, handelt es sich um einen medizinischen Notfall. Rufen Sie sofort den ärztlichen Bereitschaftsdienst oder die 112 an, oder begeben Sie sich umgehend in eine Notaufnahme. Ein Harnverhalt muss sofort mit einem Katheter behandelt werden.
Ursachen und Risikofaktoren
Hormonhaushalt: Die Rolle von Testosteron und DHT
In den Prostatazellen wird Testosteron durch das Enzym 5-Alpha-Reduktase in Dihydrotestosteron (DHT) umgewandelt – das eigentlich wirksame Hormon, das das Prostatawachstum stimuliert. Im Alter verschiebt sich das Verhältnis zwischen Testosteron und Östrogen zugunsten des Östrogens. Östrogen macht das Prostatagewebe empfindlicher für DHT, sodass das Wachstumssignal trotz niedrigerer Androgenspiegel fortbesteht. Dieser hormonelle Mechanismus erklärt, warum BPH eine Erkrankung des älteren Mannes ist.
Häufigkeit nach Alter
Die Prostatavergrößerung ist eine der häufigsten Erkrankungen des alternden Mannes überhaupt. Histologische BPH-Veränderungen finden sich bei etwa 20 % der 40- bis 49-Jährigen, bei rund 50 % der 50- bis 59-Jährigen, bei ca. 65 % der 60- bis 69-Jährigen und bei bis zu 80–90 % der Männer über 70. Klinisch relevante Beschwerden treten dabei bei etwa der Hälfte der Betroffenen auf.
Modifizierbare Risikofaktoren
Neben dem Alter spielen Lebensstilfaktoren eine Rolle. Übergewicht – insbesondere abdominales Fettgewebe – fördert die Umwandlung von Androgenen in Östrogene und ist mit einem erhöhten BPH-Risiko assoziiert. Körperliche Inaktivität korreliert mit höherem Symptomschweregrad. Genetische Faktoren sind ebenfalls relevant: Männer, deren Väter oder Brüder von BPH betroffen waren, haben ein etwa doppelt so hohes Risiko. Auch metabolisches Syndrom und Diabetes Typ 2 werden mit BPH-Progression in Verbindung gebracht.
Der Weg zur Diagnose: Sicher und schmerzlos
Ärztliches Gespräch & IPSS-Fragebogen
Die Diagnose beginnt mit einer strukturierten Anamnese. Zentrales Instrument ist der International Prostate Symptom Score (IPSS), ein standardisierter Fragebogen mit 7 Symptomfragen und einer Lebensqualitätsfrage. Der IPSS quantifiziert die Beschwerden objektiv (0–35 Punkte) und dient im Verlauf dazu, die Wirksamkeit einer Therapie zu dokumentieren: Werte bis 7 gelten als leicht, 8–19 als mittel, ab 20 als schwer.
Digitale rektale Untersuchung (DRU)
Durch eine kurze Tastuntersuchung über den Enddarm beurteilt der Urologe Größe, Form und Konsistenz der Prostata. Harte Knoten können auf einen Tumor hinweisen und machen weiterführende Diagnostik notwendig. Die DRU ist in der Regel wenig unangenehm und dauert nur wenige Sekunden.
Ultraschall (TRUS) und Restharnmessung
Mit einem transrektalen Ultraschall wird das Prostatavolumen exakt bestimmt. Zusätzlich misst der Arzt den Restharn in der Blase nach dem Wasserlassen – ein wichtiger Parameter zur Beurteilung des Schweregrads. Werte über 100 ml gelten als behandlungsbedürftig.
PSA-Wert
Das Prostata-spezifische Antigen (PSA) dient im Kontext der BPH-Diagnostik in erster Linie dem Ausschluss eines Karzinoms – besonders wenn er im Verhältnis zur Prostatagröße (PSA-Dichte) auffällig hoch ist. Die ALTA Klinik empfiehlt bei unklaren PSA-Werten stets eine Prostata-MRT vor einer Prostatabiopsie.
Uroflowmetrie
Bei dieser einfachen, nicht-invasiven Untersuchung uriniert der Patient in einen speziellen Messbecher, der kontinuierlich die Fließrate aufzeichnet. Ein normaler maximaler Harnfluss (Qmax) liegt bei über 15 ml/s. Werte unter 10 ml/s sprechen für eine relevante Obstruktion.
Behandlungsstrategien: Von sanft bis operativ
Die Wahl der Behandlung richtet sich nach dem IPSS-Score, der Prostatagröße, dem Restharnvolumen, der Lebensqualität des Patienten und etwaigen Komplikationen. Die moderne Urologie denkt in Therapiestufen.
Stufe 1: Aktives Beobachten (Watchful Waiting)
Bei milden Beschwerden (IPSS ≤ 7) und ohne Komplikationen kann zunächst abgewartet werden. Begleitet wird diese Phase durch Lebensstilanpassungen: den Trinkplan optimieren (abends weniger trinken), Koffein und Alkohol reduzieren, regelmäßige Bewegung und Gewichtsreduktion. Regelmäßige Kontrolltermine beim Urologen alle 6–12 Monate sind empfohlen.
Stufe 2: Phytotherapie
Bei leichten bis mittleren Beschwerden können pflanzliche Präparate wie Sägepalmen-Extrakt (Serenoa repens) oder Brennnesselwurzel eingesetzt werden. Die Evidenz ist moderater als bei verschreibungspflichtigen Medikamenten, doch viele Patienten berichten von subjektiver Verbesserung. Phytotherapeutika sind gut verträglich und können als Einstieg oder Ergänzung dienen, ersetzen jedoch keine medizinische Therapie bei relevanter Obstruktion.
Stufe 3: Medikamentöse Therapie
Alphablocker (z.B. Tamsulosin, Silodosin) entspannen die glatte Muskulatur im Blasenhals und der Prostatastroma. Sie wirken schnell innerhalb weniger Tage, verbessern den Harnfluss deutlich und sind gut verträglich. Mögliche Nebenwirkung: Schwindel zu Therapiebeginn und retrograde Ejakulation.
5-Alpha-Reduktasehemmer (Finasterid, Dutasterid) blockieren die Umwandlung von Testosteron in DHT und führen nach 6–12 Monaten zu einer Verkleinerung der Prostata um ca. 20–30 %. Besonders wirksam bei großen Prostatas über 40 ml.
Kombinationstherapie aus Alphablocker und 5-Alpha-Reduktasehemmer ist bei großen Prostatas mit starken Beschwerden besonders effektiv und verhindert das Fortschreiten der Erkrankung besser als jede Monotherapie allein.
Stufe 4: Operative & minimalinvasive Verfahren
Wenn Medikamente nicht ausreichen oder Komplikationen auftreten, sind operative Verfahren angezeigt. Indikationen sind ein IPSS über 20, Restharn über 150 ml, akuter Harnverhalt, rezidivierende Harnwegsinfekte oder Blasensteine.
TUR-P (Transurethrale Resektion der Prostata) ist der bewährte Goldstandard seit Jahrzehnten. Das obstruierende Gewebe wird elektrochirurgisch durch die Harnröhre abgetragen, wirksam bis ca. 80 ml Prostatavolumen, mit 1–3 Tagen stationärem Aufenthalt.
HoLEP (Holmium-Laser-Enukleation) hebt das überschüssige Gewebe per Laser en bloc aus der Kapsel heraus. Minimal-invasiv, geringes Blutungsrisiko, auch bei sehr großen Prostatas über 80 ml geeignet und sicher für Patienten unter Blutverdünnung.
ThuLEP und Greenlight-Laser sind weitere Laserverfahren mit ähnlichem Profil. Der Greenlight-Laser verdampft Gewebe und eignet sich besonders bei erhöhtem Blutungsrisiko.
TULSA-PRO ist eine MRT-gesteuerte Ultraschallablation: Ein Behandlungsstab wird transurethral eingeführt und erhitzt unter Echtzeit-MRT-Kontrolle das Prostatagewebe gezielt. Kein Schnitt, Schonung von Nervenbündeln und Schließmuskel, besonders geeignet für jüngere Patienten mit Wunsch nach Potenzerhalt.
Wasserdampfablation (Rezum) injiziert gepulsten Wasserdampf direkt in das Prostatagewebe und zerstört es thermisch. Ambulantes Verfahren, lokale Anästhesie ausreichend, sehr geringes Risiko für sexuelle Nebenwirkungen.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenProstataarterienembolisation (PAE) ist ein interventionell-radiologisches Verfahren: Über einen Katheter werden winzige Partikel in die Prostataarterie eingebracht und unterbrechen die Blutversorgung des überschüssigen Gewebes. Geeignet für Patienten, die keinen operativen Eingriff wünschen oder bei denen andere Verfahren zu risikoreich sind.
Leben mit BPH: Tipps für mehr Lebensqualität
Alltagsstrategien
Wer abends ab ca. 17–18 Uhr die Trinkmenge reduziert und Kaffee sowie Alkohol meidet, kann nächtliche Toilettengänge deutlich verringern. Regelmäßige körperliche Bewegung – schon 30 Minuten täglich – verbessert nachweislich die Blasenfunktion. Unterkühlung des Unterleibs sollte vermieden werden, da Kälte die Blasenmuskulatur irritiert. Doppeltes Wasserlassen – kurz nach dem ersten Mal nochmals versuchen – kann helfen, Restharn zu reduzieren.
Partnerschaft & Sexualität
BPH und ihre Behandlung können die Sexualität beeinflussen. Alphablocker können eine retrograde Ejakulation auslösen – harmlos, aber vorab bekannt sein sollte es. 5-Alpha-Reduktasehemmer können vorübergehend Libido und Erektionsfähigkeit beeinflussen, was sich bei vielen Patienten nach einigen Monaten normalisiert. TUR-P führt häufig zu retrograder Ejakulation, während neuere Verfahren wie TULSA-PRO und Rezum gezielt auf Potenz- und Ejakulationserhalt ausgelegt sind. Ein offenes Gespräch mit dem behandelnden Arzt ist entscheidend, um die passende Therapieentscheidung zu treffen.
FAQ: Häufige Fragen kurz beantwortet
Was kann ich gegen eine vergrößerte Prostata tun?
Das hängt vom Schweregrad ab. Bei leichten Beschwerden helfen Lebensstiländerungen: abends weniger trinken, Koffein und Alkohol reduzieren, mehr Bewegung. Bei mittleren Beschwerden kommen Medikamente (Alphablocker, 5-Alpha-Reduktasehemmer) zum Einsatz. Bei starken Beschwerden oder Komplikationen sind operative Verfahren wie HoLEP, TUR-P oder TULSA-PRO die beste Lösung. Ein Urologe hilft Ihnen, die richtige Therapie zu finden.
Ist es schlimm, wenn die Prostata vergrößert ist?
Nicht automatisch. Eine Prostatavergrößerung ist gutartig, kein Krebs und bei Männern ab 50 weit verbreitet. Ob Handlungsbedarf besteht, hängt allein davon ab, wie stark die Beschwerden sind. Wer regelmäßig zur urologischen Kontrolle geht, kann Komplikationen zuverlässig vermeiden.
Kann sich eine vergrößerte Prostata auch wieder verkleinern?
Spontan nicht. Mit 5-Alpha-Reduktasehemmern lässt sich das Volumen nach 6–12 Monaten um ca. 20–30 % reduzieren – allerdings wächst die Prostata nach Absetzen wieder zurück. Operative Verfahren wie HoLEP oder TUR-P entfernen das überschüssige Gewebe dauerhaft.
Kann eine Prostatavergrößerung den Stuhlgang beeinflussen?
Ja, in ausgeprägten Fällen schon. Da die Prostata direkt vor dem Mastdarm liegt, kann starkes Wachstum auf den Enddarm drücken und ein Druck- oder Fremdkörpergefühl beim Stuhlgang verursachen. Häufiger tritt dieses Symptom jedoch bei einer Prostataentzündung (Prostatitis) auf als bei der reinen BPH.
Quellen
- Deutsche Gesellschaft für Urologie (DGU): S2e-Leitlinie Benignes Prostatasyndrom (BPS), 2023
- EAU Guidelines on Non-neurogenic Male LUTS, European Association of Urology, 2024
- Barry MJ et al.: The American Urological Association Symptom Index for Benign Prostatic Hyperplasia. J Urol. 1992;148:1549–57
- Roehrborn CG: Benign Prostatic Hyperplasia: An Overview. Reviews in Urology, 2005
- McVary KT et al.: Update on AUA Guideline on the Management of Benign Prostatic Hyperplasia. J Urol. 2021
- Elterman DS et al.: Water Vapor Thermal Therapy for Lower Urinary Tract Symptoms Associated With BPH. Urology, 2021
Haben Sie Angst vor Prostatakrebs und wünschen sich endlich Klarheit?
0521 260 555 44 Rückruf vereinbaren Jetzt kostenlos telefonisch beraten lassen
Jetzt kostenlos telefonisch beraten lassen
 Deutsch
Deutsch
 English
English  Nederlands
Nederlands 




















 Kostenlose Beratung vereinbaren
Kostenlose Beratung vereinbaren